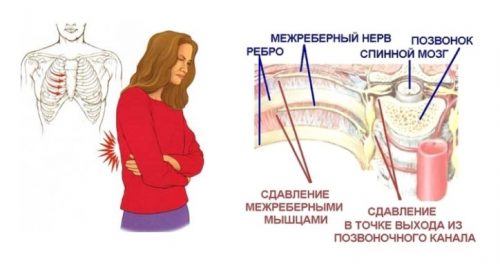
Межреберная невралгия — болевой синдром, вызванный поражением нерва, находящегося в межреберной зоне. Характеризуется появлением неприятных ощущений в области груди из-за сдавливания нервных корешков. Практически не встречается у детей, но часто может быть у лиц среднего или старшего возраста.
Причины заболевания
Причинами возникновения невралгии являются факторы:
- продолжительное действие холода;
- наличие в организме воспалительных процессов;
- травмирование грудной клетки (провоцирует радикулит); часто к развитию патологии приводят давние травмы, которые на протяжении долгого времени не давали о себе знать;
- новообразования спинного мозга, которые располагаются в грудном отделе;
- отрицательное влияние на организм токсинов, длительные интоксикации;
- повреждение нервных оболочек;
- заболевания желудка или кишечника, способствующие развитию недостатка в тканях витаминов группы В;
- изменения позвоночника: остеохондроз, межпозвоночная грыжа, нарушение двигательной функции, искривления, спондилопатия, вызванная эндокринными нарушениями;
- возрастные расстройства в организме;
- диабет;
- постоянная усталость, частые стрессы;
- наличие инфекционных очагов, иногда заболевание может начаться после активации вируса герпеса;
- воспаление плевры.
Иногда невралгия развивается из-за наличия в организме злокачественной опухоли. У пациентов могут формироваться такие опухоли:
Причиной невралгии может быть формирование аневризмы грудной аорты.
Защемление нерва вызвано следующими причинами:
- сокращением межреберных, брюшных мускулов (это приводит к перерастяжению и изменению положения нервов);
- растяжением брюшной полости;
- формированием рубцовой ткани вокруг нервов после травмы;
- напряжением брюшной мускулатуры;
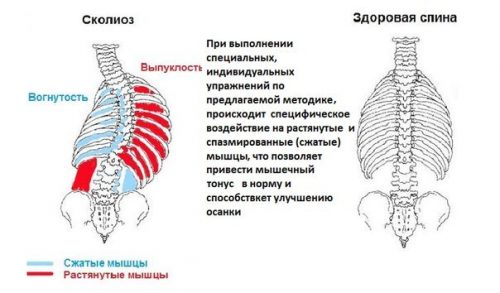
- сколиозом.
Иногда болезнь развивается как следствие операции на органах грудной клетки.
Боль в груди возникает из-за физиологических нарушений в нервах между ребрами. Нервы расходятся от грудного отдела к переднему сегменту грудной клетки, брюшной стенки. Они же имеют сенсорные волокна, распространяющиеся к коже и ткани вдоль ребер и стенки живота. Активные волокна связываются с мускулатурой грудной стенки и живота. Эти причины объясняют, почему боль при патологии характеризуют как внезапную и сильную.
Патофизиология хронической боли проявляется в результате сочетанного действия центральной и периферической нервной систем, некоторых психологических причин.
Характерные симптомы
Главным симптомом является болезненность в груди. Она бывает двухсторонней, колющей, острой, ноющей и т.д. У человека часто болит внутри и вдоль грудной клетки, под ребрами, в правом подреберье. Болезненность иррадиирует от спины к передней части грудной клетки. Пациент чувствует болезненность и по ходу ребер. Она усиливается во время дыхания, чихания, смеха, после физических нагрузок.
Фиксируются и другие признаки невралгии участка нервной системы:
- появление дискомфортных ощущений в спине;
- жжение в груди;
- болевые ощущения слева или справа (они неправильно принимаются за стенокардию);
- онемение и покалывание в области груди, конечностей;
- боль в животе (может приниматься за патологии, относящиеся к категории острого живота);
- появление боли, которая может отдавать в желудок;
- снижение или полная потеря аппетита, анорексия;
- лихорадка;
- одышка;
- скачок температуры тела;
- головокружение;
- болевые ощущения в зоне плеча (на левой стороне).

При хождении и в спокойном состоянии возможно появление кратковременных болевых импульсов, «обжигающих волн». Болезненные ощущения бывают постоянными, из-за чего больному бывает тяжело дышать, ходить. Постоянные боли возникают в тяжелых случаях, когда больной нуждается в экстренной помощи.
Разного рода неприятные ощущения могут быть повторяющимися, возникающими в разное время суток. Все они тревожат пациента не каждый день, а при некоторых обстоятельствах, например, во время или после физической нагрузки. В этом случае люди редко спешат к неврологу, считая, что все неприятные ощущения вскоре пройдут. Это неправильное отношение к себе, потому что болезнь без необходимого лечения начнет быстро прогрессировать.
Невралгия возможна во время беременности. Женщина может почувствовать периодически появляющуюся болезненность в области сердца. Почувствовав боль, женщине не нужно нервничать по поводу того, чем она опасна. При появлении нестандартных ощущений во время беременности следует обратиться к врачу.
Боль в сердце отличается от боли при невралгии по таким признакам:
- при сердечных болезнях она появляется слева и на короткое время;
- купируется путем применения Нитроглицерина под язык;
- отдает в руку;
- не меняется при глубоком вздохе;
- наблюдаются расстройства сердечного ритма.
Диагностика
При классических симптомах диагностировать эту патологию несложно. Врач анализирует анамнез пациента, способ его жизни, изучает характер неприятных ощущений. При осмотре необходима аккуратная пальпация межреберных промежутков. Этих действий достаточно для постановки точного диагноза.
Какой врач лечит боль при межреберной невралгии — пациентам рекомендовано обращаться к неврологу, невропатологу, нейрохирургу, травматологу. Самодиагностика невралгии опасна для здоровья. Только врач знает, как определить межреберную невралгию.
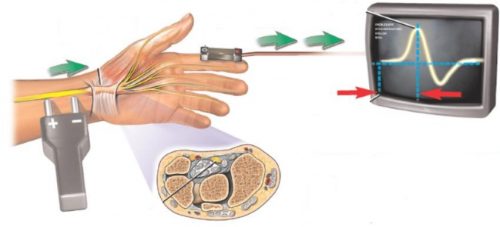
В сомнительных случаях используются дополнительные методы диагностики невралгии:
- электронейрография (предпочтительная при подозрении на травму и другое поражение нерва);
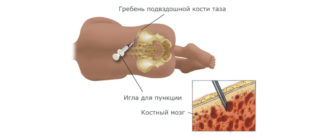
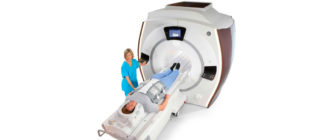
- компьютерная и магнитно-резонансная томография (дает возможность исключить обширные процессы в грудном отделе позвоночника: грыжу, опухоли);
- рентгенография органов грудной клетки и позвоночного столба;
- электрокардиография — для исключения дисфункций сердца;
- электромиография (исследование, измеряющее электрические импульсы и реакцию на мышцы).
- обследования крови и урины;
- сдача крови на антитела к герпесвирусу.
Методы лечения
Основная цель терапии — устранение патологии, вызвавшей невралгию.

В период сильных болей схема лечения сводится к следующему:
- Соблюдение постельного режима. Больной должен хотя бы несколько дней находиться в постели. Кровать при этом должна быть прямой, твердой. Если поверхность постели мягкая, то нужно положить щит под матрац.
- Зону грудной клетки нужно согревать при помощи сухого тепла. Для этого подойдет платок, компресс.
- В зоне около позвоночника допустимо использовать горчичники. Их нельзя ставить непосредственно на позвоночник.
- Применяются массажи с антивоспалительными и греющими мазями (Диклофенаком, Вольтареном, Финалгоном).
- Показано применение седативных медикаментов (настоек валерианы, пустырника, Персена или Ново-Пассита). При болях назначаются нестероидные противовоспалительные средства (Диклофенак, Ибупрофен).
- В период обострения патологии запрещен прием алкоголя, тяжелый физический труд. Следует беречь себя от стрессов.
При неэффективности указанных выше мер необходимо применять новокаиновые блокады. Ими не стоит злоупотреблять, потому что при частом использовании они теряют свою эффективность.

После стихания болей пациенту назначают такие процедуры:
- иглорефлексоукалывание;
- остеопатия (лечение заболеваний опорно-двигательного аппарата с помощью рук врача);
- лечение больных нервов с помощью лазерного луча.
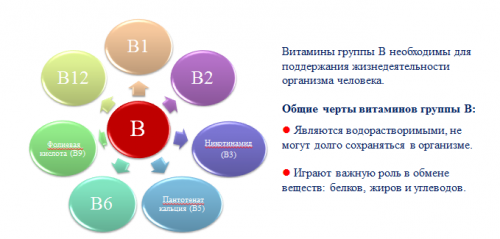
В период стихания сильных болей пациенту назначают высокие дозы витаминов группы В (обязательно под контролем врача, потому что витамины в большом количестве вызывают побочные явления и симптомы отравления).
В реабилитационном периоде грудной невралгии показаны такие процедуры:
- озокеритовые и парафиновые аппликации;
- лечение грязями;
- принятие терапевтических ванн с радоном, сероводородом;
- лечебная физкультура;
- плавание.
Оперативное лечение показано только при объемных образованиях в области позвоночника. Хирургическое вмешательство применимо относительно пациентов с тяжелыми патологиями столба позвоночника (остеохондроз, межпозвонковая грыжа и др. болезни, сжимающие нерв).
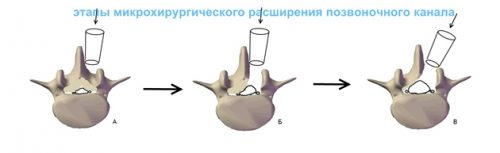
Наиболее часто применяется методика декомпрессии спинного мозга. Под общим наркозом осуществляется доступ к пораженной области грудного отдела. Область сдавливания устраняется механически. Прогноз после оперативного вмешательства благоприятный. Реабилитация после операции позволяет улучшить движения и не допустить повторного развития невралгии.
Применение народных методов целесообразно только в составе комплексной терапии невралгии. Монотерапия с помощью отваров, меда и прочих средств неэффективна.
Возможные последствия
Последствия и осложнения невралгии не считаются опасными для жизни. Пациентам может досаждать постоянная сильная болезненность, которая доставляет неудобства. Стойкие боли, которые долго не проходят, могут провоцировать высокое артериальное давление, острый приступ стенокардии, инфаркт. Из-за нарушения сна снижается работоспособность, человек не может выполнять ежедневную работу.

Невралгия ухудшает течение любого заболевания. Боль существенно усиливается во время вдоха. Поэтому больной максимально щадит грудную клетку при дыхании и не допускает резких движений. Такие действия почти всегда приводят к дефициту кислорода в организм, ухудшают состояние больного.
Так как невралгия имеет схожие со стенокардией, почечной коликой симптомы, пациент принимает соответствующие препараты. Нецелесообразная терапия не только не облегчает состояние, но и приносит вред.
Прогноз зависит от причины, вызвавшей невралгию. При туберкулезных и опухолевых процессах — более ответственный. Дегенеративные и дистрофические патологии не излечиваются. В редких случаях возможно развитие паралича диафрагмы, которая приводит к удушью.
Профилактика
Врачи предписывают, что делать для профилактики межреберной невралгии. Необходимо следовать таким рекомендациям:
- избегание простудных заболеваний и переохлаждения;
- своевременное лечение воспалительных явлений;
- мануальная терапия — помогает восстановить правильное положение позвоночника, благотворно влияет на положение мышц и связок;
- японский массаж — надавливание на активные точки организма, которые имеют отношение к позвоночнику, такая методика активизирует защитные силы организма и помогает восстановить работу опорно-двигательного аппарата;
- акупунктура — воздействие на биологически активные точки; для максимального эффекта необходимо пройти 3 профилактических курса лечения, каждый — с интервалом в несколько месяцев;
- массаж на основании согревающих растительных мазей — расслабляет мышцы, устраняет неприятные ощущения;
- следование принципам здорового образа жизни;
- соблюдение режима сна: не менее 8 часов, причем помещение должно быть проветренным, а кровать — жесткой;
- коррекция питания: необходимо увеличить количество продуктов, содержащих кальций; полезно есть студень, т.к. он нормализует состояние органов опорно-двигательного аппарата; при повышенной нервной возбудимости показаны травяные чаи, оказывающие успокоительное действие; диету нужно соблюдать и в период реабилитации.
Кроме того, полезно принимать отвары из лечебных трав, чтобы восстановить нормальную работу нервной системы и предотвратить развитие невралгии.