Гидрартроз — это хроническое заболевание опорно-двигательного аппарата, которое проявляется увеличением суставов и снижением их подвижности. Из-за неясной этиологии заболевания его лечение является преимущественно симптоматическим.
Несмотря на благоприятный прогноз, частые рецидивы и несоблюдение ограничений во время обострения могут привести к тяжелым поражениям суставной ткани и потере трудоспособности.
Характеристика заболевания
При гидрартрозе в крупных суставах накапливается аномальное количество жидкости, которая вырабатывается клетками синовиальной оболочки. В норме эта густая эластичная масса облегчает скольжение суставных поверхностей, обеспечивает питание хряща и снижает риск травмы, выступая вспомогательным амортизатором.
Патологическое скопление синовиальной жидкости провоцирует увеличение сустава. Компрессия жидкости создает механическое препятствие скольжению головок костей, из-за чего снижается подвижность всей конечности. Признаки воспаления при этом отсутствуют или выражены незначительно.
Из-за скопления синовии данная патология часто называется «водянкой сустава», хотя является не симптоматическим явлением, а отдельным заболеванием.
Основной особенностью гидрартроза является чередование периодов ремиссии и обострения. Рецидивы имеют строгую периодичность, которая различается у каждого пациента. Из-за рецидивирующего характера заболевание называется интермиттирующим (перемежающимся).
Суставная водянка поражает преимущественно взрослых пациентов 20–40 лет. У детей младше 7 лет не диагностировано ни одного случая заболевания. Женщины имеют более высокий риск возникновения патологии.
Причины
Точная этиология заболевания неизвестна. Ревматологи выделяют следующие факторы, которые могут повысить риск гидрартроза:
- Наследственная предрасположенность. При развитии гидрартроза или ревматического поражения суставов у близких родственников вероятность развития суставной водянки существенно повышается. При отягощенном семейном анамнезе рекомендуется регулярно проходить осмотр у врача–ревматолога.
- Эндокринные нарушения и гормональные колебания, связанные с менструальным циклом. Эндокринные патологии (тиреотоксикоз, сахарный диабет, микседема и др.) негативно влияют на обменные процессы в суставе. Гормональные колебания, которые регулируют наступление менструаций, обуславливают более высокий риск возникновения водянки суставов у женщин.
- Травмы и инфекции опорно-двигательного аппарата. В некоторых случаях рецидивирующее накопление жидкости связано с последствиями воспалительных процессов и разрушения тканей. Предполагается, что болезнь также может провоцироваться кистами и опухолями опорно-двигательной системы.
- Нарушения периферического кровоснабжения и кроветворной системы. Эти патологии вызывают сбои в кровоснабжении суставов, что может вызвать атипичную реакцию вместо деструктивно–дистрофических изменений в хрящевой ткани.
- Аллергические реакции. В анамнезе пациентов с интермиттирующей водянкой часто присутствуют ангионевротический отек, крапивница, аллергический ринит, дерматит и другие болезни аллергической этиологии. Однако вследствие низкой эффективности антигистаминных препаратов связь аллергии и гидрартроза не подтверждается.
- Высокая нагрузка на сустав. Прыжки и бег, дающие нагрузку на крупные суставы ног (коленные, голеностопные), повышают вероятность развития болезни как прямо, так и косвенно вследствие высокого риска травмы. Профессиональный фактор риска является характерным для мужчин: у шахтеров, грузчиков и других людей, занятых тяжелым физическим трудом, суставная водянка диагностируется чаще, чем у средней выборки пациентов.
В некоторых случаях рецидивирующее накопление жидкости является продромальной стадией ревматической болезни (например, ревматоидного артрита). По гистологическим критериям (результатам анализа синовиальной жидкости и оболочки) водянка сустава имеет общие черты с хроническим синовитом.
Виды и характерные симптомы
Классификация гидрартроза проводится по локализации пораженного сочленения. Наиболее часто от болезни страдает оболочка коленного сустава. Более редким типом является водянка лучезапястного, локтевого, тазобедренного и голеностопного сустава.
Для гидрартроза нехарактерно поражение мелких суставов, которые чаще других страдают при ревматических заболеваниях.
В большинстве случаев накопление жидкости происходит в 1 суставе. Поражение нескольких сочленений диагностируется нечасто, а симметричная патология (например, 2 коленных или стопных сочленений) — исключительно редко.
Манифестация болезни происходит в осенний или весенний период, при переутомлении, хроническом стрессе или заболевании вирусными инфекциями. У женщин проявление патологии может совпадать с началом менструального цикла.
Характерными признаками гидрартроза являются:
- быстро нарастающий отек в области пораженного сустава;
- дискомфорт при ходьбе, снижение подвижности сочленения.
Покраснение кожи над пораженным суставом и местное повышение температуры отсутствуют. Общие признаки воспалительного процесса (головные боли, лихорадка, недомогание, слабость) также не проявляются.
Через 3–10 суток после образования выпота жидкость полностью рассасывается. Остаточные явления и дискомфорт отсутствуют в течение всего периода ремиссии. Средняя продолжительность ремиссии составляет 1 месяц. У некоторых пациентов частота атак не превышает 1–3 раз в год.
Методы диагностики
Для диагностики гидрартроза применяются следующие методы:
- общий анализ крови;
- ревматологические пробы;
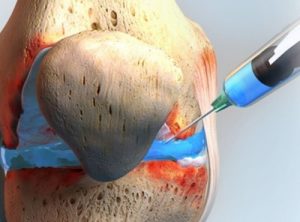
- анализ синовиальной жидкости;
- УЗИ сустава;
- рентгенография пораженного сочленения;
- биопсия синовиальной оболочки.
Дифференциальная диагностика гидрартроза проводится с ревматоидным и реактивным артритом, подагрой, палиндромным ревматизмом, болезнью Бехтерева, хроническим синовитом и гидроксиапатитной артропатией.
Диагностическими критериями интермиттирующей водянки сустава являются:
- одностороннее поражение крупных сочленений (в большинстве случаев);
- отсутствие гиперемии, лихорадки и общей интоксикации;
- одинаковая продолжительность ремиссии;
- повышенное содержание нейтрофилов в синовиальной жидкости, лимфоцитарная инфильтрация суставной оболочки;
- отсутствие изменений в биохимических (ревматологических) пробах, незначительные отклонения результатов общего анализа крови (может наблюдаться небольшое повышение скорости оседания эритроцитов).
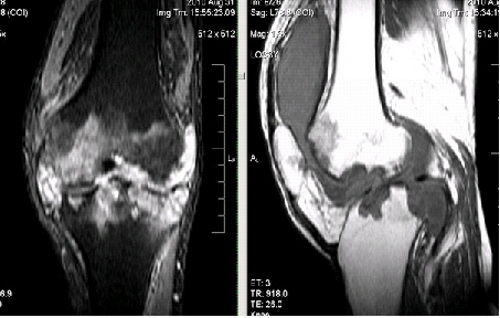
В период ремиссии изменения в суставе отсутствуют. Во время обострения болезни на УЗИ обнаруживается расширение суставной полости, большое количество жидкости и утолщение синовиальной оболочки.
На рентгенограмме наблюдается расширение щели сустава. За счет выпота и отека увеличивается тень в области околосуставных тканей. Контуры тени нечеткие, размытые.
При частых рецидивах или продолжительном течении болезни могут развиться стойкие рентгенологические изменения: краевые костные наросты (остеофиты) на поверхностях сочленения, сужение щели сустава и др.
Лечение
Терапия при гидрартрозе направлена на облегчение оттока жидкости из сустава и снижение дискомфорта пациента. Для лечения могут быть использованы следующие методы:
- наружное, внутрисуставное и внутримышечное введение НПВС (Диклофенак, Ибупрофен, Мелоксикам и др.);
- терапия препаратами золота;
- холодные компрессы на пораженную конечность;
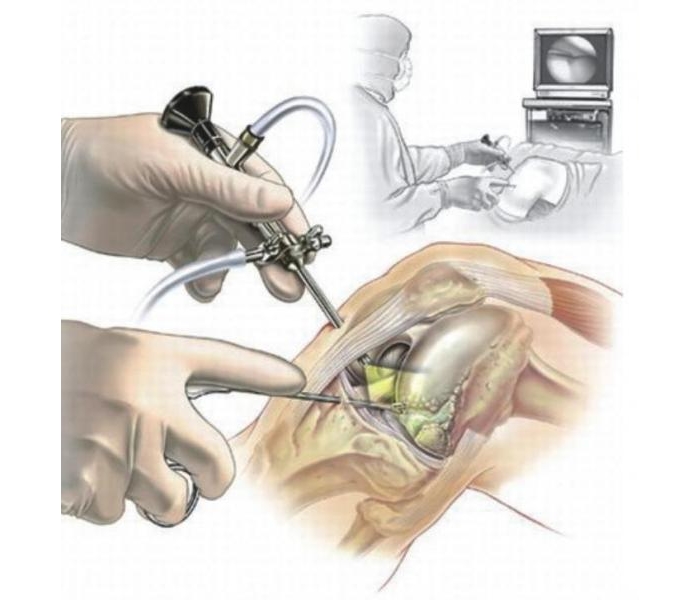
- пункция сустава и удаление синовиальной жидкости из оболочки;
- физиопроцедуры (электрофорез, ультразвуковое и магнитное воздействие);
- лучевая терапия (при частых рецидивах и тяжелом течении болезни).
Глюкокортикостероиды, которые применяются при воспалениях и травмах суставов, не облегчают течение болезни, т.к. у гидрартроза отсутствует воспалительная составляющая. Однако некоторые ревматологи отмечают эффективность длительного применения Гидрокортизона в режиме 1 внутрисуставной инъекции в неделю.
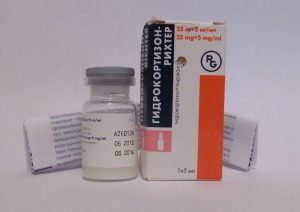
В ряде случаев удается достигнуть стойкого улучшения комплексным применением Гидрокортизона (дозировка до 75 мг) и Циклофосфана (дозировка до 50 мг). Режим введения — 1 раз в неделю. Продолжительность курса составляет 4–5 инъекций.
При низкой эффективности медикаментозного лечения пациентам может быть назначена синовэктомия — частичное или полное удаление синовиальной оболочки. Преимуществом операции является быстрое излечение частых обострений патологии. К недостаткам хирургического метода относятся осложнения со стороны сустава, необходимость реабилитации и нестойкий результат. Через несколько месяцев происходит рецидив гидрартроза.
Народная медицина
Облегчить симптомы заболевания можно и с помощью народной медицины. Наиболее эффективными являются следующие методы:
- компресс из холодного капустного листа (продолжительность процедуры — 15 минут);
- маска из листьев одуванчика (кашица из растительного сырья, выложенная на марлю, накладывается на область больного сустава на 30 минут);
- растирания со смесью любого базового масла (1,5 ст.л.), масла календулы (20 капель), шалфея (20 капель) и чистотела (12 капель).
Массаж выполняется строго по лимфодренажным линиям. При поражении ног ладони должны двигаться снизу вверх от ступни к колену и от середины голени к его задней поверхности. От колена и выше следует массировать ноги снизу вверх под углом 40–45° к вертикальной оси бедра.
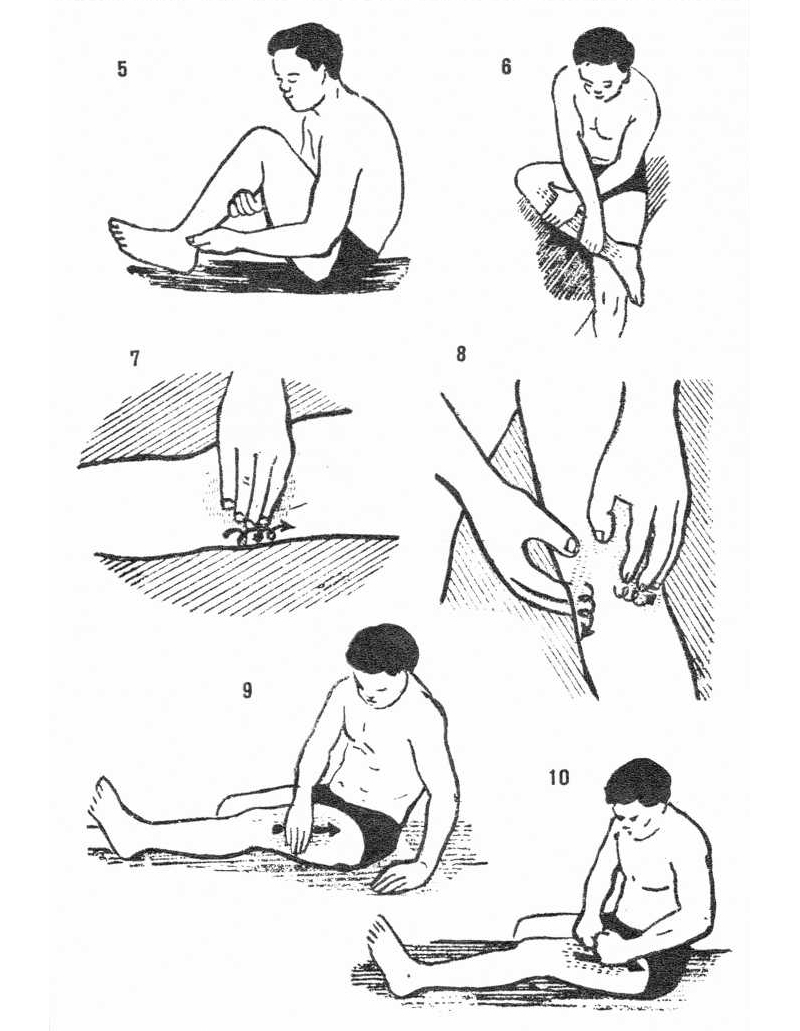
Перед тем как прибегнуть к лечению народными средствами, необходимо проконсультироваться с хирургом–ортопедом или ревматологом. Некоторые методы (компрессы, маски) являются условно безвредными и могут вызвать только аллергические реакции, а другие (например, неправильно выполненный массаж) — могут ухудшить состояние сустава.
Прогноз
В большинстве случаев прогноз при суставной водянке является благоприятным. Симптоматическая терапия и ограничение физической активности позволяют исключить тяжелые поражения суставов.
Последствия и осложнения
При частых рецидивах, длительных обострениях и отсутствии лечения гидрартроза могут возникнуть следующие осложнения:
- остеофиты;
- остеосклероз;
- дегенеративно-дистрофические поражения хрящевой ткани.
В этих случаях наблюдается ограничение движения конечности, хронические боли в суставе и резкое снижение работоспособности.
Противопоказания и ограничения

Лечение гидрартроза предполагает полную или частичную иммобилизацию пораженного сустава. Необходимо ограничить подвижность конечности с помощью лангеты или повязки, а затем зафиксировать ее в приподнятом положении. Это позволит улучшить отток лимфы от места скопления жидкости.
В период обострения болезни обязательно ограничивается любая двигательная активность, в т.ч. бытовая. Людям с гидрартрозом в анамнезе рекомендуется отказаться от тяжелого физического труда и профессиональных занятий спортом.
Профилактика заболевания
Чтобы снизить риск развития гидрартроза, необходимо принимать следующие меры:
- своевременно лечить острые воспаления опорно-двигательной системы и купировать обострения хронических патологий;
- при инфекционно-воспалительных заболеваниях применять народные способы лечения только в дополнение к медикаментозным;
- при бактериальных инфекциях не прерывать курс приема антибиотиков самостоятельно;
- вести здоровый образ жизни;
- употреблять достаточно витаминов (А, В5, В6, В12, С, К и D3), минералов (селена, магния, кальция, марганца, меди и цинка) и омега-кислот;
- дозировать физическую нагрузку, обязательно выполнять разминку перед тренировкой или длительной прогулкой, а продолжительность занятия увеличивать плавно;
- регулярно проходить профилактический медицинский осмотр.
Заключение
Наследственные, гормональные, аллергические и другие факторы могут спровоцировать возникновение рецидивирующего гидрартроза. Несмотря на отсутствие воспалительного компонента, эта болезнь приносит дискомфорт пациенту, ограничивает двигательную активность и снижает качество жизни. При своевременном обращении к врачу-ревматологу можно купировать симптомы болезни и предупредить остаточные изменения структуры сустава.