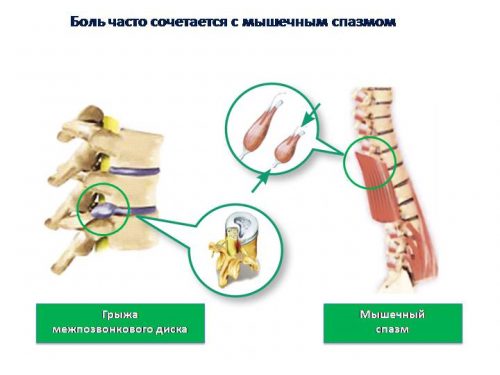
Мышечно–тонический синдром представляет собой мышечный спазм, который возникает рефлекторно. Часто этот синдром проявляется в период развития дегенеративных болезней позвоночника. Одним из распространенных заболеваний, вызывающих такой синдром, является остеохондроз.
Виды и характерная симптоматика
Рецидив синдрома проявляется мышечным напряжением и уплотнением тканей. Количество производимых движений существенно снижается.
Выделяют такие виды синдрома:
- Передней стенки грудного отдела. Болевые ощущения напоминают симптомы при стенокардии. Отличие от стенокардии заключается в том, что это заболевание не демонстрирует никаких изменений на ЭКГ. Во время двигательной активности боль снижается.
- Передней лестничной мышцы. Увеличивается ее тонус, что может привести к синдрому запястного канала, который характеризуется сильными болевыми ощущениями на протяжении долгого времени и онемением кисти руки. Эта разновидность синдрома отличается тем, что она поражает одну сторону.
- Нижней косой мышцы головы. Проявляется сильной непрекращающейся болью, которая возникает в затылочной области и усиливается при вращениях головы. Часто сопровождается схваткообразными болевыми приступами лицевых мышц.
- Малой грудной мышцы. Мышечная ткань, подверженная дистрофическим изменениям, сдавливает сосуды и нервные волокна, проходящие под ней. Это препятствует нормальному кровоснабжению конечности. Возникает это заболевание чаще всего из-за профессиональной деятельности. Постоянно повторяющиеся движения приводят к микротравмам мышечной ткани и прогрессированию синдрома.
- Судорожные спазмы икроножной мышцы. Могут возникнуть вследствие быстрого сгибания стопы, длятся от нескольких секунд до нескольких минут. Этот синдром может являться следствием недостаточного поступления в организм микроэлементов и витаминов, ведения малоподвижного (сидячего) образа жизни, нарушенного кровообращения.
- Судорожные спазмы спины. Локализуется в средней части спины, их длительность может быть различной.
- Лопаточно–реберный синдром. Сопровождается болезненным чувством в области лопаток (верхней части) и плечевого пояса. Боли могут распространяться в область груди. Может уменьшиться двигательная активность. Причиной такого синдрома выступают патологические изменения шейного отдела позвоночника и остеохондроз.
- Подвздошно-поясничной мышцы. Вызвать такие последствия может травма этой мышцы или участка тела, на котором она находится. Еще одно основание для появления синдрома изменения поясничного отдела позвоночника и мышц грудопоясничного сегмента, вызванные болезнями суставов и органов малого таза.
- Цервикалгия. Локализуется в шейном отделе. Для нее характерными симптомами являются боль, мышечный спазм и ограничение подвижности шеи, а также головокружение и нарушение зрения. Отличается от других заболеваний внезапностью своего проявления.
- Люмбалгия. Выражается в виде острой или хронической боли в поясничном отделе. Защемление спинномозговых нервных корешков является предпосылкой к развитию этого заболевания. Оно происходит в результате резких наклонов, подъемов тяжелых предметов и других видов активности. Болезнь бывает как правосторонней, так и левосторонней.
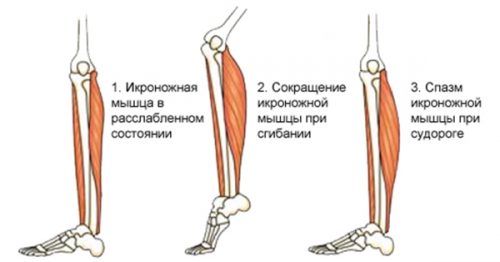
Основным симптомом этих заболеваний является ноющая боль, которая распространяется на большие участки тела. Она может охватывать всю левую или правую часть спины или же верхнюю часть с шейным отделом. Пациенту тяжело переносить такую боль, что приводит к нарушению сна и поиску наиболее удобного положения.
Еще один распространенный симптом — образование узелков в мышечной ткани, которые обнаруживаются при пальпации. В этих местах концентрируются болезненные ощущения. Их называют триггерными точками. Если заболевание длится долго, то в мышечных волокнах происходят отложения солей кальция. Это приводит к возникновению болезненных уплотнений.
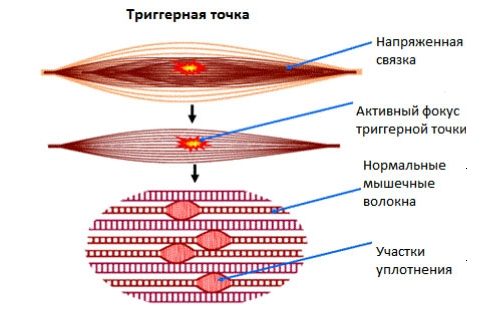
Диагностика
При подозрении на заболевание следует обратиться к невропатологу, который проведет первичный осмотр. Он будет заключаться в пальпации уплотнений. При нажатии на эти участки болезненные ощущения могут усилиться, что будет свидетельствовать о наличии заболевания.
Пораженную область тела характеризует:
- нарушение питания тканей;
- ослабление рефлекторных реакций;
- локальное понижение температуры;
- бледность кожных покровов.
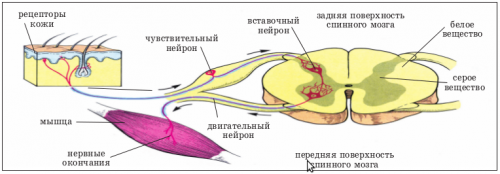
Необходимо выявить основное заболевание, которое стало причиной возникновения этого синдрома. С этой целью проводится рентгенография позвоночника, компьютерная или магнитно-резонансная томография.
Жалобы пациента, результаты обследования и лабораторной диагностики помогут поставить точный диагноз, на основании которого будет назначаться лечение.
Методы лечения
Лечение следует начинать с устранения главной причины—- заболевания, которое повлекло за собой такие осложнения.
В качестве медикаментозного лечения назначают миорелаксанты, среди которых наиболее распространенными являются Мидокалм и Сирдалуд. Чтобы снизить болевые ощущения и устранить воспалительный процесс, прописывают нестероидные противовоспалительные препараты Мовалис и Вольтарен.
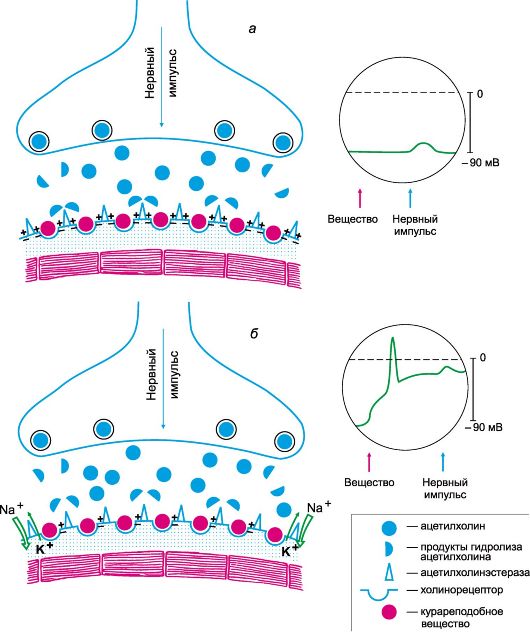
Чтобы предотвратить возникновение импульсов в пораженных участках, назначают инъекции глюкокортикоидов и обезболивающих средств.
В качестве дополнительного лечения используют мануальную терапию и массаж, которые приводят мышцы в тонус, тем самым снижая болевые ощущения. Иглорефлексотерапия оказывает благоприятное воздействие на прохождение импульсов по нервным волокнам.
Для снижения нагрузки на позвоночник и нормализации кровообращения используют физиотерапевтические процедуры.
Хирургическое вмешательство необходимо при наличии грыжи межпозвоночного диска. Лазерная термодископластика производит облучение пораженных межпозвоночных дисков. Такая операция стимулирует рост клеток хряща, ускоряя восстановительные процессы в организме.
После прохождения лечения для профилактики возникновения спазмов и поддержания мышечного тонуса используют физиотерапию, лечебную физкультуру и специально разработанные упражнения.
Если симптомы возобновились, необходимо срочно обратиться к врачу.
Заключение
Выполняя предписания и придерживаясь назначенного курса терапии, можно избавиться от мышечных болей и спазмов, тем самым ускорив процесс выздоровления. Необходимо регулярно проходить осмотр и консультацию у невропатолога. Чтобы избежать повторного возникновения заболевания, следует придерживаться умеренных нагрузок на спинной, шейный и пояснично-крестцовый отдел позвоночника.
Своевременная диагностика и лечение помогут предотвратить возникновение мышечного спазма и дальнейшее развитие заболевания.